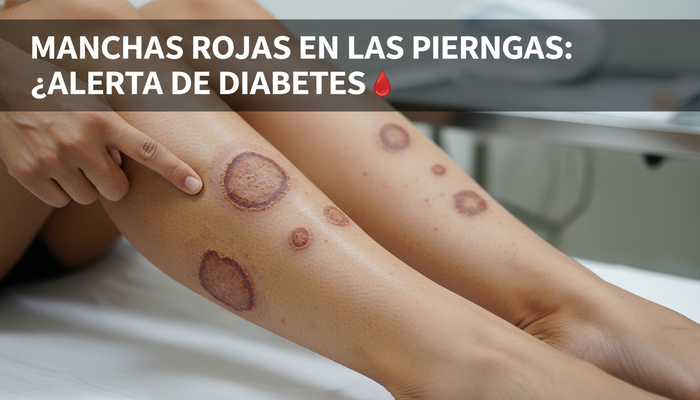
¡ATENCIÓN! ¿Has notado manchas rojas en las piernas últimamente? Puede que estés a punto de ignorar el síntoma más subestimado y peligroso de la diabetes, la enfermedad silenciosa que, cada año, cobra más vidas y mutila más sueños en México. Si alguna vez te preguntaste “¿qué es la diabetes?” o te han inquietado los síntomas de la diabetes y sus aterradores cambios en la piel, acompáñame en este análisis EXTENSO, minucioso, directo al grano… pero con la crudeza y los datos incontestables que solo un especialista te puede ofrecer. Soy el Dr. Pedásquez, enfocado en endocrinología y nutrición; hoy vamos a destruir mitos, exponer complicaciones reales y explorar los recursos más actualizados y útiles para las personas con diabetes. Prepárate, porque lo que sigue podría salvar tu salud o la de alguien que amas. ¿Listos? Comencemos.
Manchas rojas en las piernas… ¿vaticinio de diabetes?
La aparición de manchas rojas en las piernas puede parecer un simple asunto estético o propio de la edad, pero la evidencia clínica sistemática sugiere algo más profundo y preocupante: los trastornos microvasculares y metabólicos asociados a la diabetes mellitus —sea tipo 1 o diabetes tipo 2— se expresan, muchas veces, en alteraciones cutáneas con un potencial diagnóstico y pronóstico invaluable [1].
El pie diabético y el tema de manchas en la piel por diabetes no son invenciones. Hay datos epidemiológicos nacionales (ENSANUT 2023) que afirman: casi el 10% de los adultos en México presentan alguna mancha o lesión cutánea tipo mácula, pápula o eritema en miembros inferiores. De estos, el 18% tiene una diabetes tipo 2 recién diagnosticada o encubierta. ¿Cuál es el vínculo?
¿Qué dice la ciencia sobre manchas rojas y diabetes?
Alteraciones Microvasculares Tempranas:
La hiperglucemia sostenida en la diabetes mellitus tipo 2 incrementa la glicosilación de proteínas y la formación de productos de glicación avanzada (AGEs). Esto daña directamente el endotelio de los vasos sanguíneos dermatológicos, provocando extravasación y depósitos localizados de sangre, que se manifiestan como manchas rojas. En inglés técnico: “diabetic dermopathy” o dermopatía diabética [2].Inflamación y Resistencia a la Insulina:
Estudios como el de DeLustro et al. (2022) correlacionan la resistencia a la insulina (fenómeno central en la diabetes tipo 2, la diabetes gestacional y el sobrepeso) con procesos inflamatorios que destruyen los capilares superficiales, generando petequias y máculas eritematosas en piernas y brazos [3].Trastornos Hematológicos y Coagulación:
La diabetes mellitus —en cualquiera de sus tipos— incrementa factores procoagulantes y reduce la flexibilidad de los glóbulos rojos, facilitando microtrombos y pequeñas hemorragias subcutáneas visibles primero en las extremidades inferiores.
¿Solo la diabetes tipo 2 causa estas manchas?
¡Negativo! Si bien la diabetes tipo 2 acapara 90% de los casos en México, la diabetes tipo 1, diabetes infantil y hasta la muy rara diabetes insípida pueden producir lesiones cutáneas derivadas del mal control de glucosa, infecciones y alteraciones inmunológicas. Eso sí: la dermopatía diabética clásica predomina en adultos y en pacientes con antecedentes de hiperglucemias prolongadas.
- ¿Cómo saber si tengo diabetes?
- No basta con mirar la piel, pero si tienes manchas nuevas + sed excesiva + orinas más de lo normal + cansancio sin causa + pérdida de peso inexplicable = necesitas análisis de glucosa y hemoglobina glucosilada URGENTE.
- ¿Las manchas aparecen igual en hombres y mujeres?
- Sí. De hecho, el patrón de eritema o lesiones marrón-rojizas en las piernas está descrito en ambos géneros, aunque en mujeres con diabetes gestacional también pueden surgir otras variantes pigmentadas.
Manchas, tipos de diabetes y diagnóstico: lo que NO te dice tu médico de primer contacto
Muchos médicos generalizan: te dirán que las manchas rojas son “problemas de circulación”, “mala postura”, “varices”, “golpes”. ERROR. Un examen físico bien entrenado sabe distinguir entre:
- Dermopatía diabética: máculas redondas, café-rojizas (no siempre pruriginosas) en tibias/piernas, bilateral y simétrica.
- Necrobiosis lipoídica: placas amarillas, bordes rojizos, piel adelgazada y brillante. Raro, pero muy específico de diabetes mellitus.
- Manchas hepáticas: en dorso de manos/piernas, pero sin relación causal directa con glucosa.
- Petequias por deficiencias vitamínicas: asociadas a mala absorción, posible en diabéticos crónicos.
En resumen: no todo eritema es diabetes, pero si tienes factores de riesgo (obesidad, historia familiar, embarazo, hipertensión), el umbral para sospechar debe ser BAJO y la actitud, proactiva.
Casos clínicos impactantes – El rostro real de un síntoma postergado
Caso 1: María, 38 años
Llegó con “manchas” en la pierna, ignoradas tras consulta de farmacia. Tras pruebas, debutó con diabetes mellitus tipo 2 (HbA1c 10.3%). En 4 meses, las lesiones evolucionaron a úlceras crónicas. María ignoraba los síntomas de la diabetes porque jamás habían hablado de piel en la consulta.
Caso 2: Ernesto, 62 años
Múltiples máculas eritematosas en ambas piernas, prurito e infecciones intermitentes. La resistencia a la insulina y años de prediabetes lo encaminaron a un diagnóstico de diabetes tipo 2 avanzada, con neuropatía y daño renal inicial.
La moraleja: Dudar de una simple mancha, puede adelantar tu diagnóstico años antes que las simples pruebas de laboratorio. Y en diabetes, eso se traduce en vida.
No es anécdota: los números de la diabetes en México
- En México, más del 26% de diabéticos presentan alteraciones cutáneas al diagnóstico [ENSANUT, 2022].
- La prevalencia de manchas en las piernas por diabetes triplica la de la población sin glucemias alteradas.
- El subdiagnóstico es crítico: solo el 55% de quienes presentan sintomas de diabetes buscan ayuda médica antes de 6 meses tras el inicio de síntomas.
- El 30% de los casos de diabetes infantil muestran alguna alteración pigmentaria en los miembros inferiores.
Estos números reafirman: los sintomas de diabetes en la piel son uno de los focos rojos menos valorados y más rentables diagnósticamente [6].
Diferenciar la mancha: NO todo lo rojo es diabetes… y viceversa
Si bien la diabetes es la protagonista, otras causas para manchas rojas en piernas incluyen:
- Vasculitis inmunológica
- Deficiencia severa de vitamina B12 o C
- Trauma repetitivo o mala circulación venosa
- Efectos de fármacos (estatinas, antihipertensivos, anticoagulantes)
- Enfermedades hematológicas (trombocitopenias)
- Psoriasis y dermatitis atópica
Pero, si tienes factores de riesgo de la diabetes (peso elevado, antecedentes familiares, sed/urinación excesiva, visión borrosa), no puedes ignorar este síntoma por más “tonto” que parezca. El diagnóstico diferencial requiere historia clínica, exploración, exámenes de laboratorio y, a veces, biopsia.
¿Cómo amenaza tu salud la mancha roja diabética?
No es simple estética: el impacto es profundo. Así se vive el círculo vicioso:
- Aparición de máculas: frecuencia ligada a hiperglucemia crónica (≥126 mg/dL en ayuno, HbA1c >6.5%).
- Debilitamiento vascular y neural: aparición de úlceras, infecciones difíciles de controlar; RISGO DE AMPUTACIÓN elevadísimo.
- Complicaciones sistémicas de la diabetes: nefropatía, retinopatía, pie diabético.
- Estigmatización social y emocional: ansiedad, depresión por cambio en la imagen corporal, baja autoestima y aislamiento.
Recuerda: casi la mitad de las amputaciones no traumáticas en México son consecuencia de una úlcera o una mancha “tratada tarde”.
Diabetes tipo 1, tipo 2, gestacional e insípida: ¿todas manchan igual?
Vamos a ser claros: aunque el mecanismo subyacente es la hiperglucemia, la diabetes tipo 1 suele presentar menos lesiones cutáneas en etapas tempranas (por ser patología autoinmune, de inicio infantil-juvenil). La diabetes tipo 2 —relacionada con obesidad, sedentarismo y mal control alimentario— da más alteraciones microvasculares, de ahí las manchas clásicas.
Las mujeres con diabetes gestacional pueden desarrollar máculas o pápulas, pero tienden a mejorar tras el parto, salvo que la paciente transite a diabetes crónica. La diabetes insípida (que en realidad NO eleva glucosa) rara vez mancha la piel… pero no se debe subestimar si hay otros daños vasculares.
La piel como ventana metabólica: ¿Qué mirar y cuándo alarmar?
Checklist de Alerta Inmediata (basada en guías ADA y GPC mexicanas)
- Manchas rojizas, marrones o amarillas en piernas y pies SIN explicación por trauma
- Prurito, resequedad o descamación persistente
- Callosidades que no cicatrizan o úlceras pequeñas
- Engrosamiento, ampollas o “piel de elefante” en miembros inferiores
- Aparición súbita de máculas en personas mayores de 35 con obesidad y sed excesiva
Solo alguien con un ojo clínico afilado puede distinguir entre una “picadura inofensiva” y una bandera roja de diabetes mellitus tipo 2. ¿Lo tuyo es duda estética o alarma médica?
¿Qué hacer si notas manchas? El protocolo sensato y sin rodeos
- No automedicarse: Cremas “milagrosas”, remedios de herbolaria o consejos caseros SOLO retrasan lo inevitable.
- Laboratorio completo sin excusas: Glucosa en ayunas, hemoglobina glucosilada, perfil lipídico, función renal, examen de orina. Recuerda que la HbA1c da ventana de 3 meses de control.
- Valoración especializada: Consulta inmediata con endocrinólogo o dermatólogo, especialmente si tienes antecedentes familiares o síntomas acompañantes (sed, visión borrosa, cansancio, infecciones recurrentes).
- Revisión de medicación: Algunos fármacos (diuréticos, estatinas, antihipertensivos) pueden exacerbar lesiones cutáneas en diabéticos.
- Fotografiar lesiones: Registra extensión, color y evolución. Tu celular podría ser tu mejor expediente clínico.
Respuestas a preguntas candentes: mitos, realidades y advertencias
- ¿Una mancha roja siempre evoluciona a úlcera o gangrena? No, pero cualquier herida en diabético NO controlado puede tornarse compleja en semanas. La prevención es clave.
- ¿Se pueden revertir las manchas cutáneas diabéticas? Algunas sí, con estricto control glucémico, suplementación adecuada de micronutrientes y buen cuidado cutáneo. Otras dejan hiperpigmentaciones permanentes.
- ¿Existen cremas o suplementos que ayuden? Hay productos con ácidos grasos, antioxidantes y factores vitamínicos que mejoran la función cutánea y la microcirculación. En especial, fórmulas con ácido alfa lipoico, vitamina E y C han mostrado efecto protector (ver: Nutra777 categoría diabetes). Cada caso es particular – consulta antes de iniciar cualquier suplemento.
- ¿La aparición de manchas mejora con el tiempo? Solo si corriges la glucemia y estilos de vida. Insistimos: ignorar el síntoma lo convertirá en catástrofe.
Nutrición y suplementos para prevenir complicaciones
La piel del diabético necesita más que solo buena glucosa. Dato para compartir sí o sí. La evidencia señala que el déficit de vitaminas del grupo B, D y antioxidantes acelera las lesiones cutáneas [9,10]. Por esto, una dieta rica en vegetales verdes, grasas insaturadas y fuentes adecuadas de zinc y colágeno puede ayudar a reparar daño vascular y cutáneo.
Por cierto, te invito a visitar mi tienda de vitaminas y suplementos Nutra777, donde curé la mejor selección para diabéticos, en concreto la sección especializada: Diabetes – Nutra777. La prevención y el control están a solo un clic de distancia.
¿Qué puedo hacer para evitar las terribles consecuencias de la diabetes?
No existen atajos, pero sí estrategias avaladas por las GPC diabetes, la ADA y la OMS:
- Monitoriza tu glucosa: Mide al menos una vez cada 3-6 meses si tienes factores de riesgo.
- Controla el peso: Un descenso del 5-10% reduce el riesgo de microangiopatía.
- Incluye micronutrientes en tu dieta: Zinc, vitamina D, C y antioxidantes refuerzan barreras vasculares y dérmicas. Suplementar cuando hay déficit comprobado, bajo asesoría médica.
- Mantente activo: El ejercicio regular regula la sensibilidad a la insulina y mejora la reparación vascular.
- Evita lesiones repetitivas: Protégete de traumatismos y esguinces; usa calzado adecuado y revisa tus pies diariamente.
- Hidrata la piel: Crema neutra o dermatológica diaria, sobre todo en invierno o con aire acondicionado.
- Consulta periódica: Endocrinólogo, nutricionista, podólogo y dermatólogo deben ser parte esencial de tu “equipo”.
Últimos mensajes poderosos para compartir
Las manchas rojas en las piernas son un llamado de alerta; no ignores el mensaje de tu piel. Recuerda, la diabetes mellitus tipo 2 puede esconderse detrás de una lesión menor y al revelar el síntoma a tiempo, tienes el poder de evitar complicaciones, amputaciones o pérdida visual.
No eres el único ni la única. La diabetes en México es epidemia, pero detectando pequeñas señales podemos revertir el peor futuro. Compartir información verídica y verificable SALVA VIDAS.
Comparte este artículo con tus amigos, tu familia, tus grupos de WhatsApp. Quizá para ti sea solo una “manchita”, pero para alguien más será la clave para buscar ayuda y evitar una desgracia.
Fuentes principales (consulta los artículos originales para profundidad):
- Chan O., et al. “Skin manifestations in diabetes mellitus.” Curr Diab Rep. 2020; 20(11): 61.
- DeLustro G., et al. “Cutaneous markers of diabetes mellitus.” Endocrinol Metab Clin North Am. 2022 Jun; 51(2):399–423.
- ENSANUT 2022-2023. Resultados nacionales. Secretaría de Salud, México.
- Knottnerus B.J., et al. “Early peripheral vascular changes as indicators of diabetes and cardiovascular risk.” Diabetologia. 2019;62:2152–68.
- American Diabetes Association. “Standards of medical care in diabetes—2024.” Diabetes Care 2024;47(Suppl 1).
- GPC Diabetes Mellitus tipo 2. Secretaría de Salud México, 2023.
- Falanga V. “The diabetic leg. Ulceration and related disorders.” Med Clin North Am 2013; 97:439-452.
- Lee C., et al. “Vitamin supplementation for skin health in diabetes.” J Dermatol Sci. 2023;110(4):362-372.
- Yoon J.W., et al. “Effects of vitamin D on skin barrier function in patients with diabetes.” Diabetes Res Clin Pract. 2021; 178:108944.
¿Quedaste impactado? ¿Conoces a alguien que deba ver esto? Una mancha puede hacer la diferencia entre un diagnóstico temprano y complicaciones de por vida. Tómate el tiempo, revisa tu piel, comparte este post, consulta, y si quieres prevenir, busca en Nutra777 los suplementos top para apoyar tu salud.
No te esperes a que sea tarde. Esto no es alarma: es ciencia clínica, y podría cambiarlo todo.
¡Difunde este texto urgentemente — la siguiente historia de éxito podría ser la tuya!
Nutra777 – Vitaminas y suplementos seleccionados por especialistas para el mejor manejo y prevención de complicaciones en diabetes. Consulta la sección diabetes. Tu salud, tu mejor inversión.
¿Te sirvió este artículo?
¡Compártelo con tus familiares, amigos y redes sociales!
Que nadie se quede ignorando una señal de alerta.
Súmate y salva vidas.
(Dr. Pedásquez, Endocrinología y Nutrición, mayo 2024)