¡Imagina que tomas agua y más agua, y aun así tu cuerpo insiste en pedirte litros, mientras corres al baño como si tu vejiga fuera de papel! ¿Piensas en diabetes? Muchos sí. Pero, ¿sabías que existe un tipo de diabetes aterradora y bastante incomprendida, que nada tiene que ver con el azúcar? Hablo de la diabetes insípida. No es la “famosa” diabetes mellitus tipo 1 ni diabetes tipo 2, ni tampoco la diabetes gestacional. No provoca “cuello negro diabetes”, no causa manchas en la piel ni amenaza tus vasos sanguíneos igual que las otras. Y, sin embargo, puede hacer que tu vida sea un torbellino de sed inagotable y orina transparente. ¿Te gustaría saber si tienes riesgo o reconocer los síntomas de diabetes insípida? Quédate, porque esto podría cambiar tu perspectiva.
¿Qué es la diabetes insípida? La gran desconocida
Primero aclaremos: qué es la diabetes insípida y por qué el nombre puede confundir. Mientras la palabra diabetes usualmente nos remite a glucosa, páncreas, cortisol, insulina, y complicaciones vasculares, en la diabetes insípida el azúcar de la sangre no tiene absolutamente nada que ver. Aquí, el problema es la incapacidad del cuerpo para concentrar la orina y conservar el agua. Así que, ni hablar de pastillas para la diabetes, ni medicamentos para bajar el azúcar, nada relacionado con la hemoglobina glucosilada o picos de glucosa 2 horas después de comer.
El término ‘insípida’ literalmente significa ‘sin sabor’, porque la orina no es dulce, como sí lo es en la diabetes mellitus (de ahí su nombre antiguo). No, no es chiste de mal gusto; de hecho, en la antigüedad los médicos probaban la orina para diferenciar los tipos de diabetes… ¡y sí, la de los diabéticos ‘azucarados’ sabía dulce!
En cifras, la diabetes insípida es mucho menos frecuente que la diabetes mellitus tipo 2 o tipo 1; su prevalencia a nivel mundial oscila en menos de 1 caso por 25,000 habitantes^1, comparado con 1 de cada 11 adultos que tiene algún tipo de diabetes mellitus en México, según la ENSANUT 2022^2.
Tipos de diabetes: ¿Por qué la insípida no es como las otras?
Recapitulemos un poco sobre los tipos de diabetes:
- Diabetes mellitus tipo 1: Destrucción autoinmune de células beta pancreáticas, requiere insulina de por vida.
- Diabetes mellitus tipo 2: Resistencia a la insulina, vinculo con obesidad, dieta, genética.
- Diabetes gestacional: Intolerancia a la glucosa que aparece durante el embarazo.
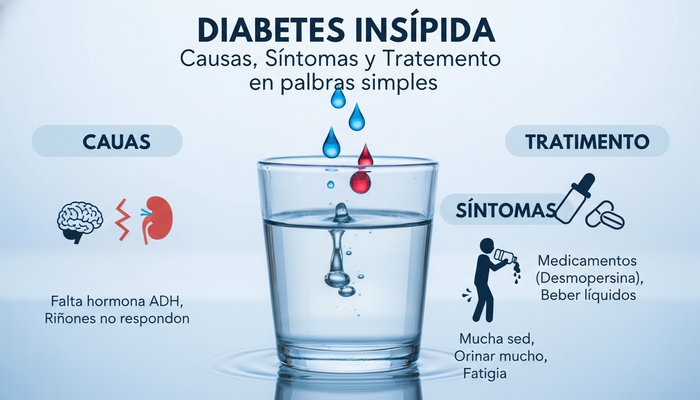
- Diabetes insípida: Déficit (absoluto o relativo) de la hormona antidiurética (ADH) o resistencia renal a su efecto.
Dentro de la insípida, hay aún distintos tipos: central, nefrogénica, dipsógena y gestacional.
Causas de la diabetes insípida
Demos en el clavo: ¿cuáles son las causas de la diabetes insípida y cómo se diferencia su fisiopatología del resto?
- Diabetes insípida central: Deficiencia en la producción o liberación de la hormona antidiurética (ADH), también llamada vasopresina. ¿Dónde? En la hipófisis y el hipotálamo.
- Causas:
- Traumatismos craneoencefálicos (11-20% de los TCE graves desarrollan lesiones hipotalámicas^3),
- tumores hipotalámicos o hipófisis (craneofaringiomas, adenomas, metástasis),
- neurocirugía,
- enfermedades infecciosas como meningoencefalitis,
- enfermedades autoinmunes, e incluso idiopática (cuando no se detecta causa alguna).
- Diabetes insípida nefrogénica: Los riñones se vuelven “sordos” a la señal de la ADH.
- Causas:
- Enfermedades genéticas (defectos en V2R o acuaporina-2),
- daño renal crónico,
- hipercalcemia,
- hipopotasemia,
- algunos medicamentos (litio en trastorno bipolar, anfotericina B, demeclociclina).
- Diabetes insípida dipsógena: Alteración en el centro de la sed (psicogénica o lesiones hipotalámicas).
- Diabetes insípida gestacional: Deficiencia relativa de ADH inducida por la vasopresinasa placentaria.
Cada una de estas formas representa un mecanismo fisiopatológico distinto—por eso el tratamiento de la diabetes insípida depende del diagnóstico etiológico^4.
Presentación clínica: síntomas, síntomas y más síntomas
Te sorprendería saber cuántos acuden al endocrinólogo preguntando: “¿cómo saber si tengo diabetes?”, y en realidad tienen diabetes insípida. Sus síntomas son brutales y muy peculiares, nada que ver con los típicos síntomas de diabetes mellitus: visión borrosa, pérdida de peso, infecciones, cuello negro por diabetes o neuropatía.
Los síntomas de la diabetes insípida clásicos son:
- Polidipsia: Sed extrema, ingesta de agua que puede llegar a 8-12 litros diarios.
- Poliuria: Eliminación de grandes volúmenes de orina diluida, desde 3 hasta más de 20 litros en los casos más graves.
- Nicturia: Levantarse varias veces en la noche para orinar.
- Deshidratación: Si no se compensa la ingesta, aparecen signos de sequedad de mucosas, hipotensión, taquicardia, e incluso confusión mental.
- Puede conducir a hipernatremia severa (sodio alto en sangre por pérdida excesiva de agua), lo que en escenarios extremos provoca letargo, convulsiones o muerte.
Diferencia clave con diabetes mellitus: En la diabetes insípida, la orina es casi transparente, sin olor fuerte ni glucosa.
Diferenciar síntomas de diabetes insípida vs. síntomas de diabetes mellitus
Mientras los síntomas de diabetes tipo 2 incluyen cansancio, hambre, visión borrosa, infecciones recurrentes, manchas oscuras en el cuello (acantosis nigricans), los de la insípida no alteran el metabolismo del azúcar. Así, puedes tener ambos cuadros y requerir tratamiento conjunto, pero una prueba de glucosa será normal en la diabetes insípida^5.
Entonces olvídate, no aplica aquí el “primeros síntomas diabetes piel síntomas”, ni las “manchas rojas en piernas”, ni los pies hinchados, ni la lengua dormida. Aquí la piel solo muestra signos de deshidratación profunda en casos severos—seca, sin elasticidad, ojos hundidos.
Diagnóstico: ¡mucho más complejo que un simple azúcar!
La evaluación requiere:
- Historia clínica exhaustiva: identificar polidipsia/poliuria, duración, inicio, factores precipitantes.
- Electrolitos séricos y osmolalidad: suele haber hipernatremia si la ingesta es insuficiente.
- Osmolalidad urinaria: La orina es muy diluida (menos de 300 mOsm/kg).
- Prueba de restricción hídrica: se observa si el paciente puede concentrar la orina; si no lo logra y responde a la vasopresina exógena, confirma una diabetes insípida central.
- Imagenología cerebral (RMN): útil para buscar tumores, infecciones, lesiones traumáticas.
- Pruebas genéticas: si se sospecha forma hereditaria.
No basta con la clásica “prueba de diabetes” en sangre; aquí el laboratorio de glucosa no será diagnóstico.
Tratamiento de la diabetes insípida: ¿cura o control?
Aquí va una noticia agridulce. La mayoría de las formas no tienen una “cura” definitiva, pero el tratamiento para la diabetes insípida logra control casi total de los síntomas. Todo depende de la causa:
- Diabetes insípida central:
- Tratamiento de elección: desmopresina (análogo sintético de la ADH), disponible en tabletas, nasal, o inyectable.
- Ajuste cuidadoso de dosis para evitar hipo- o hipernatremia.
- Tratar causa subyacente si es posible: resección de tumores, tratamiento de infecciones, etc.
- Diabetes insípida nefrogénica:
- Se suspende el fármaco implicado, si aplica (por ejemplo litio en psiquiatría).
- En casos genéticos: diuréticos tiazídicos y una dieta baja en sal pueden ser útiles.
- Restricción de proteínas solubles para disminuir la carga renal.
- Gestacional:
- Suele resolverse al término del embarazo.
- Desmopresina es segura durante la gestación.
En cualquier caso, el riesgo de deshidratación grave siempre está latente si falla el tratamiento o el diagnóstico.
Complicaciones de la diabetes insípida
No son las mismas complicaciones de la diabetes mellitus tipo 2 (retinopatía, nefropatía, neuropatía). Acá, el más temido enemigo es la hipernatremia (sodio arriba de 150 mEq/L). El daño cerebral, arritmias, crisis convulsivas y el choque pueden ser fatales.
En niños, la diabetes insípida mal tratada puede alterar el crecimiento y el desarrollo cognitivo. La deshidratación crónica dificulta el rendimiento escolar y la vida cotidiana.
Mujeres, hombres, niños: ¿quién es más susceptible?
La diabetes insípida infantil puede pasar desapercibida porque muchos médicos no la consideran en el diagnóstico diferencial. Un niño que moja la cama constantemente, toma agua sin parar y orina cada hora no debe tomarse a la ligera. Aquí ningún “medicamento para la diabetes” clásico funcionará.
En adultos jóvenes, la insípida central suele ser postraumática o tumoral. En mujeres embarazadas, la insípida gestacional aparece raramente pero requiere manejo multidisciplinario.
Diferencia con otros tipos de diabetes: mellitus tipo 1 y tipo 2
Insisto porque miles lo confunden: la diabetes insípida no involucra el metabolismo de la glucosa. No origina el “cuello negro por diabetes”, ni problemas oftálmicos por hiperglucemia, ni “manchas negras” en la piel. No se trata con metformina, sulfonilureas, ni insulina. Ni la alimentación baja en carbohidratos ni los suplementos para el control glucémico tienen papel aquí (aunque la hidratación y el balance electrolítico son cruciales).
Sin embargo, puedes tener, por mala suerte, diabetes insípida junto con diabetes mellitus tipo 2, y ahí sí lo que necesitas es un súper equipo médico.
Mitos y verdades: ¿la diabetes insípida se hereda? ¿Hay prevención?
Algunas formas de la diabetes insípida nefrogénica sí pueden ser hereditarias (mutaciones ligadas a X en el receptor V2R y autosómicas en la acuaporina-2). No existen formas “hereditarias” en la insípida central típica.
¿Se puede prevenir? No si viene por accidente, cirugía o tumor. Pero sí cuando se trata de medicación (evitar el uso prolongado de litio sin supervisión médica), o en los casos predispuestos, educar en la identificación temprana de síntomas de la diabetes insípida. Ojo: no hay “dieta preventiva” como sí existe para prevenir la diabetes tipo 2.
Vivir con diabetes insípida en México
En México es común que los pacientes recorran 3 a 5 médicos antes de llegar al diagnóstico correcto—sobre todo porque los síntomas de la diabetes insípida suelen confundirse con ansiedad, polidipsias psicógenas, o incluso cistitis crónica.
El acceso a la desmopresina es generalmente bueno en el sector público y privado, pero el desconocimiento persiste a nivel de primer contacto. En Nutra777 contamos con toda una categoría especializada en suplementos para diabetes, tanto para la salud renal, cardiovascular y el apoyo metabólico, en caso que tu necesidad cruce caminos con otro tipo de diabetes.
¿Qué hacer si sospecho que tengo diabetes insípida?
- Acude con un especialista en endocrinología o nefrología.
- Solicita un estudio de osmolalidad urinaria y sérica, electrolitos, y no te dejes “confundirte” solo por el nombre diabetes.
- Nunca te automediques.
- Lleva registro de la cantidad de líquidos que consumes y la frecuencia con la que orinas.
Puede parecer rara… pero puede salvar tu vida distinguirla
Sospecharlo puede significar la diferencia entre la vida y la muerte. La deshidratación grave no espera.
Resumiendo: puntos clave (y diferencia brutal con la diabetes “común”):
- La diabetes insípida es un trastorno de la ADH, no de la insulina.
- No se detecta con la prueba de glucosa habitual.
- Sus síntomas son sed insaciable y orina abundante, clara como agua.
- El manejo es totalmente diferente a los medicamentos para la diabetes tipo 2.
- El diagnóstico temprano salva vidas.
Recuerda: si quieres mantenerte saludable aunque tengas diabetes mellitus, diabetes tipo 2 o busques prevención, Nutra777 tiene soluciones de suplementos específicos y seguros recomendados por un experto. Revisa la sección especial para suplementos para diabetes—porque la educación es poder y la prevención es tu mejor inversión.
Y si este artículo te sorprendió, por favor compártelo con tus amigos y familiares: no sabes quién puede identificar síntomas que pueden salvar vidas. ¡La diabetes insípida existe y puede confundirse muy fácilmente! Atrévete a saber más y difunde el conocimiento.
Referencias:
- Robertson GL. Diabetes insipidus. Endocrinol Metab Clin North Am. 1995 Dec;24(4):549-72.
- Encuesta Nacional de Salud y Nutrición (ENSANUT) 2022, México.
- Ziegler DW et al. Hypothalamic-pituitary dysfunction following traumatic brain injury: critical review. Brain Inj. 1993.
- Baylis PH. Diabetes Insipidus. Medicine (Baltimore). 2012.
- Fenske W, Quinkler M. Central Diabetes Insipidus: Clinical Diagnosis and Management. Eur J Endocrinol. 2021.
¿Te gustaría que analicemos más mitos sobre la diabetes, consejos para un mejor control metabólico o prevención? ¡Coméntame y sigue leyendo! Recuerda: la salud comienza con el conocimiento, pero se mantiene con la acción.
¿Aún quieres explorar más sobre qué es la diabetes, “causas de la diabetes”, “síntomas de la diabetes”, complicaciones, diferencias entre diabetes mellitus tipo 1 y 2 y todos los recursos de prevención y tratamiento? Profundiza aquí y comparte—porque hay miles de mexicanos que aún piensan que la única diabetes es la del azúcar. Y tú, ya sabes la verdad.