Impacto de la Diabetes en la Piel: Manchas, Cambios y Cuidados
¿Te has preguntado alguna vez por qué la piel de algunas personas con diabetes desarrolla manchas oscuras, cambia de textura o incluso se vuelve más frágil? ¿Sabías que tu piel puede ser el primer órgano en gritar que tienes problemas con tu glucosa, mucho antes de que lo confirme un laboratorio? Si llegaste aquí, atento: esto puede cambiar por completo la forma en la que miras esos cambios “raros” en tu piel, sobre todo si tienes factores de riesgo de diabetes o ya la padeces. Quédate hasta el final y verás por qué la piel es uno de los mejores “laboratorios” visibles de nuestro cuerpo para detectar, entender y hasta prevenir complicaciones. Y ya puesto el dedo en el renglón: ¿conoces la relación entre manchas, diabetes tipo 2, el famoso "cuello negro", y el autocuidado…? Aquí te lo desenmascaro y, créeme, no son temas menores.
La piel y la diabetes: un lenguaje silencioso pero impactante
La diabetes mellitus trasciende la glucosa alta: es una enfermedad sistémica, de progresión insidiosa y efectos multifactoriales. Uno de los órganos más visiblemente impactados es la piel. Lejos de simple vanidad, los síntomas de la diabetes en la piel pueden ser —literalmente— signos vitales de alerta, tan válidos como un dolor precordial o una glucosa de 320 mg/dL.
Ahora bien, ¿qué es la diabetes realmente? Se define como un grupo de enfermedades metabólicas caracterizadas por hiperglucemia crónica debida a defectos en la secreción y/o acción de la insulina (ADA, 2023). Pero, ¿y la piel? La diabetes afecta su microcirculación, sensibilidad, capacidad de reparación y resistencia inmunológica, abriendo la puerta a un bestiario de manifestaciones dérmicas.
Los múltiples rostros cutáneos de la diabetes
Nada de esto es ligero. Veamos los principales “avisos” dermatológicos, que competen tanto a diabetes tipo 1, diabetes tipo 2, diabetes gestacional o variantes poco frecuentes como la diabetes mellitus tipo 1 y la diabetes insípida (que, por cierto, no siempre tiene relación con la glucosa, ¡pero también deja huella!).
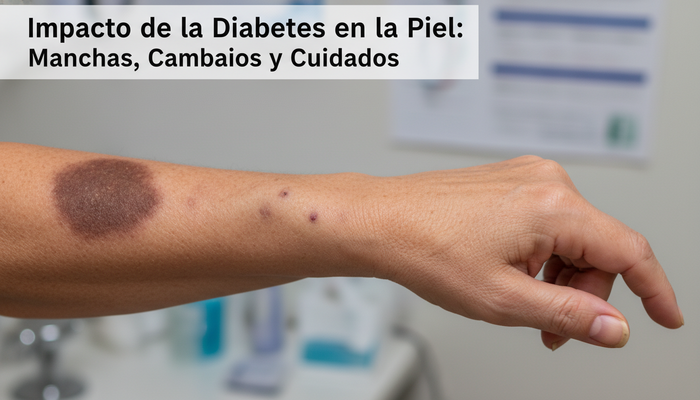
Manchas negras, pliegues oscuros y el temido "cuello negro diabetes"
Probablemente el signo dermatológico más frecuentemente buscado en Google es el “cuello negro por diabetes”, cual si fuera un sello maldito. Científicamente se llama acantosis nigricans y suele verse como un engrosamiento hiperpigmentado (manchas oscuras, ásperas) en pliegues axilares, cuello y, menos frecuentemente, en ingles o nudillos [NIH, 2017].
Este fenómeno no es caprichoso: refleja resistencia a la insulina, característica cardinal de la diabetes tipo 2 y de la pre diabetes. Estudios indican que 78% de quienes presentan acantosis nigricans tienen hiperinsulinemia relevante (Ramos et al., 2020). ¡Así que ojo! Si te descubres este tipo de manchas o “líneas negras” —o si alguien de tu familia las tiene—, es mandataria la evaluación metabólica.
Palabra clave: El famoso “cuello negro diabetes” NO es una simple “suciedad” ni problema estético puntual; es una sirena de alarma endocrina.
Manchas en las piernas, pies y otras zonas: ¿qué nos dicen?
¿Has notado manchas en la piel por diabetes imágenes en redes? No son casualidad. La dermopatía diabética (“manchas” marrón-rojizas en tibias y pies), ocurre en hasta 55% de personas con diabetes mellitus tipo 2 prolongada; se asocia directamente con daño microvascular y neuropatía periférica (Misra et al., 2018). También pueden presentarse manchas en las piernas por diabetes que evolucionan a úlceras, especialmente si existe neuropatía y mala circulación.
En piernas y tobillos también se describen máculas, úlceras, ampollas o áreas de resequedad acentuada. Su presencia debe tomarse en serio: son signos de daño sistémico, aumento de riesgo de infección e incluso amputaciones (cuidados de la piel: prioridad máxima).
Cambios de textura y sensibilidad: diagnósticos invisibles
Todo médico que detecte sintomas de diabetes en la piel debe buscar neuropatía, microangiopatía y vascularización alterada. La piel se siente seca, acartonada, pierde vello, cicatriza lentamente y, a veces, hay pérdida de sensibilidad o “cosquilleo”…¿te resuena?
Estos síndromes dermatológicos a menudo predicen un tratamiento de la diabetes insuficiente o una evolución subclínica de la enfermedad. Presta atención a síntomas como picazón intensa (prurito), aparición de ampollas espontáneas, infecciones cutáneas recurrentes o zonas endurecidas.
Verrugas, papilomas y otras sorpresas
Menos conocido, pero clínicamente relevante: el aumento de “verruguitas” (papilomas cutáneos) en cuello y axilas también puede estar asociado con hiperglucemia crónica y resistencia a la insulina. Si de repente estás llenándote de “pequeñas bolitas”, considera tu control glucémico.
¿Por qué la glucosa dañada arruina la piel?
La hiperglucemia crónica (glucosa >126 mg/dL en ayuno según criterios internacionales) es tóxica para las células endoteliales, fibroblastos y queratinocitos. Reduce la respuesta inmune (riesgo palpitante de infecciones por bacterias u hongos), altera la síntesis de colágeno, disminuye la lubricación y ocasiona microtraumatismos persistentes, especialmente en manos y pies [ADA, 2024].
Bajo esta constante agresión, la piel responde así:
- Disminución de sudoración: predispone a grietas, fisuras y heridas lentas en sanar.
- Engrosamiento dérmico: llevado al extremo, surgen “callosidades” y ulceración, antesala del temido pie diabético.
- Alteración en la pigmentación: exceso/migración de melanina, dando ese clásico aspecto de manchas o placas oscuras.
Las enfermedades de la piel más frecuentes en personas con diabetes
- Infecciones bacterianas: forúnculos, celulitis, erisipela.
- Infecciones fúngicas: candidiasis, tiña, pie de atleta.
- Dermopatía diabética.
- Necrobiosis lipoídica: placas amarillas, atróficas, potencialmente ulcerativas.
- Prurito generalizado y xerosis (resequedad general).
- Ampollas diabéticas (rápida aparición, sin explicación aparente).
La prevalencia exacta varía (30-80% según series hospitalarias), pero lo cierto es que en México, con una incidencia creciente de diabetes en México (prevalencia: 16% en adultos, ENSANUT 2023), estas manifestaciones son pan de cada día.
Tipos de diabetes y riesgos diferenciales en la piel
No todas las diabetes son iguales ni afectan la piel por igual:
- Diabetes tipo 1 y diabetes mellitus tipo 1: Inicio súbito, frecuente en niños, rápidas alteraciones si no se trata —piénsalo si ves infecciones cutáneas recurrentes en un menor.
- Diabetes tipo 2/diabetes mellitus tipo 2: Progresiva, se asocia más con acantosis nigricans, infecciones fúngicas y dermatopatías por daño microvascular.
- Diabetes gestacional: Aunque cursa en la gestación, los síntomas cutáneos pueden alertar a tiempo. Si notas “cuello negro” o manchas inusuales en el embarazo, tu obstetra debe descartar hiperglucemia.
- Diabetes insípida: Aunque su origen es renal/hormonal y no metabólico, puede generar deshidratación extrema y descamación cutánea.
Pregunta incómoda, pero necesaria: ¿Quién se encuentra más en riesgo? Los que tienen factores como obesidad, antecedentes familiares, síndrome de ovario poliquístico, historial de prediabetes, uso crónico de esteroides, y personas mayores de 45 años.
¿Cuáles son los primeros síntomas de diabetes en piel?
- Primer aviso: manchas oscuras en el cuello, axilas o ingles.
- Segundo: picazón intensa, sobre todo en la espalda baja, abdomen o pliegues.
- Tercero: aparición de ampollas, grietas en talones, resequedad.
- Cuarto: perdida de sensibilidad en pies, cosquilleo, pequeñas úlceras que parecen “no sanar”.
- Quinto: presencia recurrente de infecciones fúngicas (hongos en pies, candidiasis inguinal, etc).
Atención: Si tienes varios de estos —o algún miembro de tu familia—, es urgente realizar estudios de detección. Aquí va uno de los grandes tips: mide tu glucosa capilar en ayunas y, ante dudas, pide una HbA1c o curva de tolerancia oral a la glucosa.
El círculo: “la piel avisa, la diabetes complica”
Dejar avanzar estos síntomas es abrirle la puerta a las complicaciones de la diabetes: pie diabético (el 22% de las amputaciones iniciaron como “pequeña ampolla tonta”), necrosis, infecciones profundas, y, en casos drásticos, gangrena. Pero cuidado: incluso en ausencia de lesiones graves, la piel refleja el estado interno.
Por eso, si te preguntas cómo saber si tengo diabetes, la respuesta no siempre está en laboratorios: basta mirar la piel y escuchar su relato silente.
Cuidados especiales de la piel en personas con diabetes
Aquí inicia el capítulo realmente PRO: no es sólo cuestión de “usar crema”. Se requiere un abordaje integral que incluya control glucémico intensivo, revisión diaria de la piel (sobre todo pies y pliegues), hidratación profunda, jabones neutros, evitar baños muy calientes, y cortado cuidadoso de uñas.
- Hidratación cutánea: Usa cremas con urea al 10% o glicerina alta, dos veces al día, preferentemente después del baño.
- Baños breves y tibios: El agua caliente puede resecar aún más.
- Autoexploración diaria: Identifica lesiones, ampollas, zonas rojas o áreas insensibles.
- No automedicarse: No apliques remedios caseros, pomadas con corticoides ni soluciones sin aval médico.
- Visita al especialista: Por lo menos cada seis meses.
¡OJO! El “autocuidado cutáneo” puede reducir los episodios graves hasta en 60% [IDF, 2023].
Dato EXCLUSIVO: Productos ricos en antioxidantes como la Vitamina E, ácido lipoico o incluso el colágeno hidrolizado pueden mejorar la barrera cutánea y potenciar la regeneración en personas con diabetes.
No olvides que en mi tienda Nutra777 cuento con suplementos de alta calidad para piel y diabetes. Echa un ojo a la categoría especial de diabetes con productos que realmente hacen la diferencia: https://nutra777.com/mx/diabetes (clic y vas directo).
Diagnóstico certero: el rol de la piel en la detección
La consulta dermatológica debe implicar una búsqueda activa de signos de diabetes. Así de claro. Especialmente en niños, adolescentes, mujeres embarazadas y adultos con factor de riesgo. Hay que conocer los sintomas de la diabetes mellitus tipo 2, la fisiopatología de la diabetes y manejar criterios diagnósticos objetivos: orina con espuma, pies hinchados diabetes, oscurecimiento de pliegues, etc.
Atención médica inmediata para úlceras, heridas que no cierran o infecciones cutáneas persistentes.
Preguntas que todo paciente debe hacerse
- ¿Tengo manchas oscuras en el cuello que no se quitan?
- ¿Sufro resequedad extrema o picazón?
- ¿He tenido infecciones de la piel más de tres veces en los últimos seis meses?
- ¿Mis pies han cambiado de color, textura, o se han vuelto insensibles?
- ¿Estoy usando medicamentos para la diabetes que pudieran estar alterando mi cutis?
- ¿Me he realizado exámenes de glucosa?
Si respondiste “sí” a dos o más, urge evaluación médica. Repito: la detección TEMPRANA salva más vidas que cualquier pomada o suplemento, aunque ambos pueden ser aliados reales.
La experiencia mexicana: estadísticas y retos
México enfrenta una emergencia nacional de diabetes. Somos líderes mundiales, para mal. En 2024, casi 14% de adultos tienen diabetes diagnosticada (ENSANUT), pero la mitad desconoce que la padece. La prevalencia de complicaciones de la diabetes en piel rebasa el 70% en quienes llevan más de 10 años con la enfermedad. El “cuello negro” y las úlceras son las señales más omitidas y culpables, posteriormente, de discapacidades; el impacto social y económico es abrumador. No es sólo tu salud, es la de toda la familia.
La prevención de la diabetes exige campañas intensas de educación visual: que aprendamos a reconocer estos signos, antes de complicaciones. Y claro, mantener el peso, la actividad física y el control de la glicemia al centro del autocuidado.
El futuro: prevención e innovación en la piel diabética
Nuevas terapias emergen: desde factores de crecimiento, antioxidantes bioactivos hasta sistemas tópicos con extractos naturales. Pero el ABC sigue siendo prevención, autovigilancia, y el uso inteligente de suplementos aprobados.
Muchos casos de “recuperación milagrosa” simplemente combinan buen control glucémico con cuidado riguroso de la piel y suplementación ad hoc. Jamás caigas en la tentación de automedicarte o confiar en “soluciones mágicas”.
Resumen y llamado a la acción
No minimices cambios en tu piel. La diabetes síntomas muchas veces arrancan por lo visible. Aprende a mirar, reconoce señales y busca siempre asesoría profesional. El “cuello negro”, manchas, infecciones recurrentes NO son normales.
Si eres paciente o tienes familiares con diabetes tipo 1 o diabetes tipo 2, explora opciones de suplementos dermatológicos y multivitamínicos en Nutra777 y encuentra soluciones especializadas y seguras para las manifestaciones cutáneas de la diabetes aquí: https://nutra777.com/mx/diabetes (haz clic y revisa la selección premium).
Te animo a compartir este artículo con tus amigos, familia y conocidos —lo que hoy descubres puede ayudarle a alguien mañana. Comparte en tus redes y haz del autocuidado de la piel un tema prioritario en la conversación pública sobre diabetes en México.
Dr. Pedásquez, Endocrinólogo, Nutriólogo y apasionado por la educación en diabetes y cuidado de la piel.
PD: No olvides que la prevención también es visual, y que la piel nunca miente sobre la salud interna.