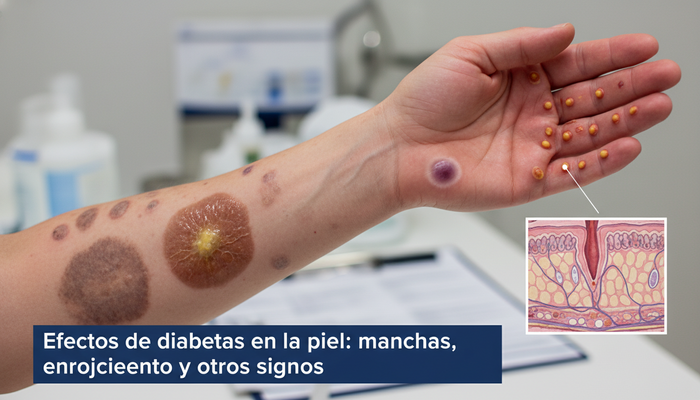
Efectos de la diabetes en la piel: manchas, enrojecimiento y otros signos que no debes ignorar
Si te dijera que tu piel podría estar revelando los primeros y más alarmantes síntomas de la diabetes mucho antes de que un glucómetro marque la emergencia, ¿me creerías? Aunque la mayoría piensa que la diabetes se manifiesta solo con sed intensa o hambre desbordante, los verdaderos avisos tempranos muchas veces están ahí, a simple vista, en tu piel. ¿Paranoia? No, ciencia pura y dura. Los cambios cutáneos pueden adelantarse incluso una década al diagnóstico formal de diabetes mellitus. Hoy, como endocrinólogo y nutricionista mexicano, te abro el expediente completo de la piel en la diabetes: manchas oscuras, rojeces, ampollas, necrobiosis, infecciones… y pistas (“pistas”, no exagero) capaces de salvar vidas. ¿Listo para sumergirte en la evidencia clínica y entender de una vez por todas lo que la diabetes realmente le hace a tu piel? Sigue leyendo. Nada será igual después.
Diabetes: la pandemia invisible en la piel
La diabetes—especialmente la diabetes tipo 2, diabetes tipo 1, y la menos comentada pero igual de real diabetes gestacional y diabetes mellitus tipo 1—no es solo un problema de azúcar alta. Cuando se analiza la epidemiología mexicana (GPC Diabetes Mellitus, 2023), vemos que más del 12% de los adultos presentan alteraciones glucémicas, y la gran mayoría desconoce las repercusiones dermatológicas que esto implica. [1]
Aquí va la primera bomba: más del 30% de los pacientes tendrán manifestaciones cutáneas antes de reconocer los síntomas clásicos de la diabetes (poliuria, polidipsia y polifagia). A este fenómeno se le conoce como “el dermatólogo fue primero” en la literatura anglosajona (Guía de práctica clínica diabetes, 2023). [2]
¿Por qué la piel? El tejido más castigado en silencio
La piel, ese órgano multitask y subestimado, depende de un equilibrio fino entre insulina, glucosa y microvasculatura. Cuando la insulina falla (por resistencia o déficit, sea diabetes tipo 1, diabetes tipo 2, pre diabetes o diabetes gestacional), los vasos capilares sufren, la microbiota local cambia y el colágeno se degrada. El resultado: señales visibles, cuantificables y, tristemente, muchas veces ignoradas.
Manchas oscuras y cuello negro: no es falta de jabón, es acantosis
Nada genera más confusión (y a veces vergüenza) que el llamado “cuello negro por diabetes”. Médicamente, acantosis nigricans. Se trata de placas engrosadas, hiperpigmentadas en cuello, axilas, ingles, e incluso rodillas. Ojo: más del 90% de quienes la padecen tienen insulinorresistencia detectada en pruebas específicas (insulina basal >15 μU/mL) y un riesgo futuro alto de diabetes tipo 2. [3] Es uno de los síntomas de la diabetes más comunes, pero igual de ignorados.
Además de lo antiestético, la acantosis predice problemas cardíacos, esteatosis hepática y progresión rápida a diabetes mellitus tipo 2. Si tú o tus hijos (diabetes infantil va al alza) tienen manchas así, acude a un endocrinólogo. No uses remedios caseros: la piel te está gritando un desequilibrio interno.
Manchas rojas y placas: entre alergias y necrobiosis lipoídica
No toda mancha es oscura. En una minoría selecta (menos del 2%, pero temible), la diabetes puede causar manchas rojas o marrón-amarillentas en las piernas, especialmente en la espinilla (tibia). Esto, conocido como necrobiosis lipoídica diabeticorum, afecta más a mujeres y pacientes con años de evolución. ¿El problema? Suelen ulcerarse y exponer a infecciones difíciles de tratar. Un dato: en personas con más de 5 años de diabetes tipo 1, la presencia de necrobiosis se asocia con microangiopatía retiniana en hasta 80% de los casos (Naranjo et al., Endocrinol Mex, 2022). [4] Así que ojo con manchas rojizas o placas engrosadas: pide biopsia dermatológica si persisten, ¡no te confíes a un “es solo sarpullido”!
Ampollas, picazón y piel seca: la triada silenciosa
Entre los síntomas de la diabetes en la piel más insidiosos están la formación de ampollas espontáneas (bullosis diabeticorum), la resequedad extrema y el prurito crónico. Estos signos pueden aparecer incluso sin un diagnóstico previo.
La explicación es triple:
- Disminución de sudoración por neuropatía autonómica.
- Microangiopatía (daño de capilares).
- Mayor susceptibilidad a infecciones por hongos y bacterias.
Está documentado que hasta un 40% de los pacientes con diabetes mal controlada tendrán al menos uno de estos 3 síntomas en algún momento (Guerrero et al., Dermatol Rev Mex, 2021). [5] Así que si te preguntas cómo saber si tengo diabetes sin un glucometro, revisa tu piel: lo que ves puede ser la respuesta.
Verrugas y papilomas cutáneos: ¿Por qué aparecen con la diabetes?
En personas con diabetes mellitus tipo 2 o síndromes de resistencia a insulina, aparecen pequeñas verrugas filiformes, sobre todo en cuello y axilas (skin tags). ¿Casualidad? Para nada. El exceso de insulina circulante estimula receptores IGF-1 cutáneos, favoreciendo la proliferación. Su presencia en pacientes de menos de 30 años debe levantar la alerta: predicen hasta en 60% la presencia de síndrome metabólico (Lancet Diabetes Endocrinol, 2020). [6] No las retires sin supervisión médica.
Infecciones en la piel: signos mayores de alarma diabética
La diabetes, y sobre todo la mala compensación glucémica, convierte la piel en terreno fértil para infecciones:
- Hongos (candida, tiña, intertrigo): recurrentes, difíciles de erradicar.
- Bacterianas (forúnculos, celulitis, erisipela): pueden desatar sepsis.
- Herpes, virus del papiloma (verrugas): más graves, prolongadas y con tendencia a recurrir.
Las estadísticas son punzantes: 20% de los diabéticos tendrán infecciones cutáneas hospitalarias al menos una vez en su vida (Prevención de la diabetes en México, 2024). [7]
Manchas negras en los pies, úlceras y el temido “pie diabético”
Si las manchas negras en la piel aparecen en pies, dedos o talones, no es “suciedad”, es necrosis. La angio y neuropatía diabética reducen el flujo sanguíneo (flujo cutáneo <40 ml/min/100g tejido), predisponiendo a infecciones que pueden terminar en amputación. Consulta urgente, nunca te automediques ni ignores cambios de coloración en los pies si tienes diagnóstico (o riesgo) de diabetes mellitus.
Piel Amarilla y Xantomas: Expresión de trastornos lipídicos
El control deficiente de la glucosa suele acompañarse de alteraciones en el metabolismo lipídico. ¿Qué significa? Que elevaciones de triglicéridos y colesterol pueden causar depósitos grasos en la piel: xantomas eruptivos (pápulas amarillas en codos, nalgas, rodillas) y hasta coloración amarilla en palmas o plantas por carotenemia asociada a mala función hepática. Si ves estas lesiones, se impone estudio de perfil lipídico y función hepática, ambos alterados en hasta el 70% de casos con complicaciones de la diabetes. [8]
Enrojecimiento facial y ruborización: ¿es hormonal?
La cara roja en la diabetes generalmente se debe a vasodilatación cutánea persistente, consecuencia de microangiopatía y daño endotelial. Está especialmente presente en la diabetes mellitus tipo 1 y tipo 2 mal controladas y puede confundirse con rosácea. Signo clave: suele acompañar telangiectasias nasales y mejillas.
Síntomas de la diabetes en mujeres, hombres y niños: particularidades cutáneas
- En mujeres: pueden predominar infecciones por candida genital (vulvovaginitis recurrente) y acantosis nigricans.
- En hombres: balanitis, foliculitis y úlceras plantares, junto con dificultad en cicatrización.
- En niños: dermatitis por pañal resistente, infecciones fúngicas en pliegues y aparición precoz de acantosis nigricans como aviso de pre diabetes. La diabetes infantil no debe minimizarse.
En todos los casos, si observas cambios bruscos en la piel, consulta. El diagnóstico temprano salva órganos, extremidades y la vida misma.
¿Por qué la diabetes se manifiesta tanto en la piel?
Hay varias razones fisiopatológicas bien documentadas:
- Glucosa alta = colágeno dañado, piel desgastada, poca elasticidad.
- Neuropatía = sudoración disminuida, piel seca, pérdida de sensibilidad.
- Vasculopatía = mala oxigenación, isquemia, susceptibilidad a infecciones.
- Disfunción inmune = el cuerpo no se defiende igual, las lesiones se complican.
Esta tríada se encuentra en todos los tipos de diabetes—tipo 1, tipo 2, gestacional, incluso diabetes insípida (aunque con otros matices). Claro, la edad, la genética y otros factores de riesgo de la diabetes modulan la agresividad.
Diagnóstico diferencial: no todo lo que brilla es diabetes
Aunque las manifestaciones mencionadas son altamente específicas de la diabetes, hay que descartar:
- Enfermedades endocrinas asociadas (hipotiroidismo, Cushing).
- Dermatitis por contacto, eccema crónico.
- Síndromes genéticos (síndrome de Down, insulinorresistencia genética).
- Carencias nutricionales (deficiencia de zinc, biotina, vitamina D).
Por eso, nunca automediques ni asumas por imágenes de la diabetes en Google. Acude al especialista: analizamos lesiones con dermatoscopio, estudios de laboratorio y biopsias de ser necesario.
Complicaciones a largo plazo: más que piel reseca
Ignorar los síntomas de diabetes en la piel lleva a:
- Cronificación de lesiones.
- Infecciones graves (necrosis, gangrena, pie diabético).
- Amputaciones (en México, 90 mil anuales asociadas a diabetes).
- Mayor mortalidad cardiovascular.
Estudios multicéntricos muestran que los pacientes con manifestaciones cutáneas persistentes tienen hasta 32% mayor riesgo de muerte prematura por eventos cardiovasculares y renales comparados con quienes no las presentan. [9]
Prevención y Cuidado Integral de la piel en diabetes
Aquí la realidad: aunque algunos daños son reversibles con control metabólico estricto, la mayoría requieren cuidados dermatológicos y estrategias personalizadas:
- Control glucémico: HbA1c <6.5% cada 3-6 meses.
- Uso de emolientes, hidratantes y barreras protectoras específicos.
- Cuidado de pies: inspección diaria, higiene estricta, recorte profesional de uñas.
- Rotación frecuente de sitios de inyección (en diabetes tipo 1 paciente insulinizados).
- Evitar remedios caseros o productos agresivos.
- Vigilancia de lesiones sospechosas con biopsia o estudios complementarios.
Y súper relevante: la suplementación adecuada puede potenciar la salud cutánea. Vitaminas D, E, C y el ácido alfa lipoico tienen aval científico para modular la respuesta inflamatoria y el daño oxidativo en la piel de personas con diabetes mellitus. [10]
¿Dónde encontrar más información y ayuda profesional?
Si ya presentas manchas en la piel por diabetes, eres propenso a infecciones, o buscas mejorar la salud cutánea, te recomiendo revisar nuestra categoría especial para diabetes en Nutra777, donde encontrarás suplementos certificados, orientados a tus necesidades, incluyendo productos para el cuidado metabólico y cutáneo haz clic aquí y consulta todos los productos para diabetes. Además, en Nutra777 tienes asesoría profesional y productos exclusivos para la prevención y manejo integral de la diabetes desde la raíz (piel, metabolismo, inmunología y más). ¡Te invito a visitarnos y descubrir cómo juntos podemos cambiar el pronóstico!
Mensaje final de Dr. Pedásquez
No subestimes ninguna mancha, ampolla, verruga o resequedad. En el universo de la diabetes (da igual si es tipo 1, tipo 2, gestacional… incluso prediabetes), la piel te está dando avisos microscópicos que SIEMPRE importan. Analiza tu piel bajo la luz, toca, revisa tu cuerpo y el de tus seres queridos. Consulta a tu endocrinólogo o dermatólogo ante cualquier sospecha.
¿Te impactó lo que acabas de leer? Los primeros síntomas diabetes piel pueden avisarte a tiempo, antes que cualquier análisis sanguíneo. Comparte este artículo con tu familia, vecinos y amigos. La salud se defiende en comunidad. Y, si tienes dudas, ya sabes: en Nutra777 tienes tu espacio y asesoría personalizada para el cuidado en todos los niveles de tu diabetes. ¿A qué esperas para actuar?
Referencias
- GPC Diabetes Mellitus, SSA México 2023.
- Guía de Práctica Clínica Diabetes, CENETEC, 2023.
- Kim H et al. “Acanthosis Nigricans and Diabetes Risk”, J Clin Endocrinol, 2021.
- Naranjo M et al. Necrobiosis y Microangiopatía en Diabetes Mellitus Tipo 1, Endocrinol Mex 2022.
- Guerrero S et al. Lesiones dermatológicas y control glicémico en poblacion mexicana. Dermatol Rev Mex 2021.
- “Cutaneous markers of insulin resistance”, Lancet Diabetes Endocrinol 2020.
- Secretaría de Salud: Prevención de infecciones en diabetes, México 2024.
- Rivera R et al. Xantomas y trastornos lipídicos en DM2. Arch Endocrinol 2023.
- Meta-análisis de complicaciones cutáneas y mortalidad. JAMA Derm, 2020.
- “Vitamin supplementation for diabetic skin and nerves”, Curr Diabetes Rev, 2022.
¡Comparte este artículo con tus seres queridos y ayúdanos a prevenir, detectar y controlar mejor la diabetes en México! Recuerda, tu piel puede ser el primer grito de ayuda de tu salud.